胰腺钩突癌术后短期顺利出院
主诉 病史
主诉:全身皮肤及巩膜黄染2月。 病史:患者2个月前无明显诱因出现全身皮肤及巩膜黄染,厌食,未恶心呕吐,睡眠可,体重减轻,曾行腹部CT检查,发现胰腺钩突部占位,胆总管受累,胆道低位梗阻,为求进一步治疗来我院,门诊以胰头占位为诊断收入病房,现患者无发热,无恶心呕吐,睡眠正常,尿黄,体重近2个月减轻15斤。
查体 辅查
查体: 全身皮肤及巩膜黄染明显黄染,腹平坦,未见胃肠型及蠕动波,腹壁无静脉曲张,肝脾肋下未触及,未触及包块,全腹软,无压痛,无反跳痛及肌紧张,Murphy’s征阴性,肝肾区无叩痛,移动性浊音阴性,肠鸣音4次/分。 辅查: MR: 胆囊增大,肝内外胆管扩张,胆总管中段骤然截断、呈鸟嘴样改变;相应位置胰腺钩突部见长T1、稍长T2信号结节影,横截面18mm×9mm,远端胰管略扩张。肝内未见异常信号影。脾不大,未见异常信号影。所扫双肾未见确切异常。 MRCP:胆总管中段呈鸟嘴样狭窄,其上方肝内外胆管明显扩张,胆囊增大,底部见充盈缺损。胰管略扩张,胰头部胰管显示不清。 CT: 胆总管胰腺段管壁增厚,管腔明显狭窄,增强扫描局部可见明显强化,上方肝内外胆管多发扩张,胆囊体积增大,胆囊壁增厚,胆囊内见高密度影, 胰头钩突部内侧尖端弱强化片影,境界不清,其余胰腺实质未见明显异常,胰管轻微扩张。 肝脏形态大小正常,表面光滑,各叶比例正常,密度均匀,未见异常密度影。左肾见小低密度结节,直径约5mm,不强化。 EUS:探头置于胃及十二指肠扫查,见胰腺钩突部一低回声肿块,内部回声不均,超声切面大小约25x18mm,弹性成像质地较硬,其余胰腺实质回声均匀,主胰管直径约2.5mm;胆总管下段管壁增厚,超声切面大小约3mm,其上段胆管扩张,约14mm,其内可见淤积胆汁。 血清胆红素明显升高,以直胆升高为主,肿瘤标记物CA199明显升高。
诊断 处理
诊断: 梗阻性黄疸 胰腺钩突占位 恶性可能大 治疗:全麻下手术探查:肝脏於胆改变,无转移结节,腹壁及盆腔未见癌转移,切开kocher筋膜,游离十二指肠降段,显露胰头后方,可及胰头近钩突2.5×2.0cm质硬肿物,伴邻近淋巴结肿大,胆囊明显增大,约10×5×5cm,胆囊管扩张,肝总管、胆总管全程明显扩张,直径约1.8cm,邻近淋巴结有肿大,术中诊断胰头癌,T2N1M0,ⅡB 期,行胰十二指肠切除术,胆囊切除术。术中冰冻病理证实恶性。术后病理:胰腺腺癌,中分化,肿物旁见1枚淋巴结其中见癌组织,胃肠断端、胰腺断端、胆管断端及大网未见癌,CD34及D2-40染色未见明确脉管癌栓,S-100染色见神经侵犯,12组淋巴结反应性增生(0/1),慢性胆囊炎。
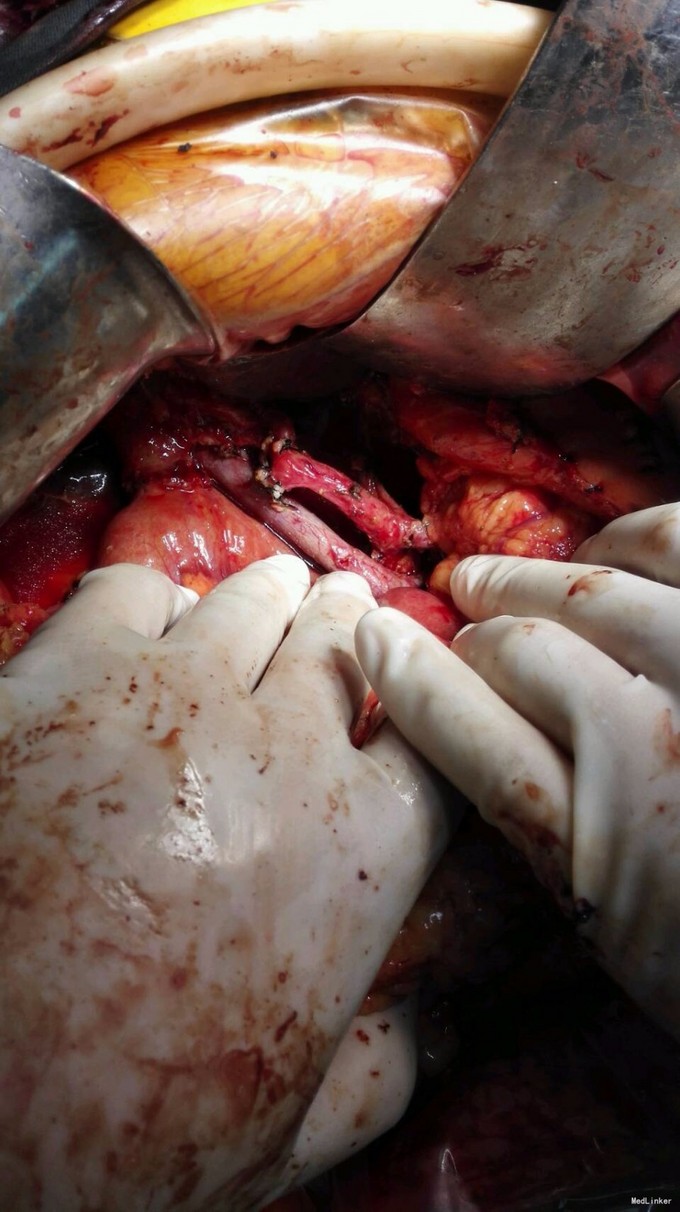
随访 讨论
术后复查腹部CT: 上腹术后改变,肝门部解剖结构紊乱,术区脂肪间隙密度增高,留置引流管。胃肠吻合口尚通畅,管壁未见明显增厚;肝内胆管未见明显扩张。术后动态监测引流液淀粉酶,均在正常范围,术后10天拔除引流,术后11天顺利出院。胰头十二指肠切除有较多并发症,比如胰瘘,出血,感染,胃瘫,胃肠吻合口漏,胆瘘等,本病例60岁,未出现任何并发症,术后短期顺利出院,实属不易。这些并发症中最严重莫过于胰瘘,进一步分析本病例未出现胰瘘等并发症,有以下几点原因:胰管2.5毫米,略扩张,胰腺质地硬,我们在胰管内置管,使胰胆分流,缝合胰肠吻合口采用针线为一体的慢吸收缝线,减少针孔渗漏,胰肠吻合口用剩余左侧大网膜包裹,进一步减少胰瘘发生。不发生胰瘘,出血,感染,胃瘫等并发症相应减少,这可能是其恢复顺利主要原因。
