 打开应用
打开应用十二指肠肿瘤伴发十二指肠淤积症一例
患者男,51岁,因上腹部胀痛不适1个月于8月19日入院,既往体健。胃镜检查示胆汁反流性胃炎、十二指肠球炎,幽门螺杆菌阳性。粪隐血试验阳性,肿瘤标志物水平在正常范围。上腹部增强CT未见明显异常。结肠镜检查示结肠多发息肉。经抗菌治疗和行息肉摘除术后,复查粪隐血试验阴性,9月7日出院。患者仍上腹胀痛,并反复恶心、呕吐胆汁样液体,进食后加重,较前明显消瘦,于9月14日再次住院。
体查:振水音阳性,行胃肠减压引流胃液及胆汁>1000 mL/d。腹部立位X线片未见异常。复查增强 CT和腹部血管造影示:十二指肠水平部狭窄伴前方肠系膜血管压迫,考虑肠系膜血管压迫综合征。
予加强静脉营养、内科保守治疗,无好转,再行上消化道碘油造影示十二指肠水平部狭窄,造影剂无法通过,采取俯卧位后造影剂可通过,但十二指肠升部与空肠交界处狭窄,造影剂无法通过。考虑存在十二指肠与空肠交界处病变,恶性肿瘤不能排除,遂决定手术探查。术中在十二指肠升部与空肠交界处可见一肿瘤,最大径约为3cm,累及浆膜,相应肠管狭窄梗阻,系膜可见肿大淋巴结,另可见肠系膜上血管与腹主动脉间脂肪组织减少,十二指肠水平部部分被压迫,探查其余小肠及结肠未见异常,肝脏、盆腔、腹主动脉旁未见明显转移,腹腔未见腹水。术后病理诊断示小肠中至低分化腺癌,侵及浆膜外脂肪组织,脉管中见癌栓。上、下切端均未见癌组织累及,周围脂肪组织中的16枚淋巴结中5枚见转移性癌组织,另见癌结节2枚。免疫组织化学检查示,细胞角蛋白7阴性,细胞角蛋白20、CEA 、绒毛蛋白、细胞角蛋白19、CA19-9和 CD34血管阳性,Ki‐67抗原约85%阳性。术后患者恢复良好,无恶心、呕吐,出院后胃纳正常。1个月后复诊体质量增加约5 kg。
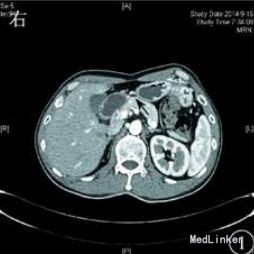
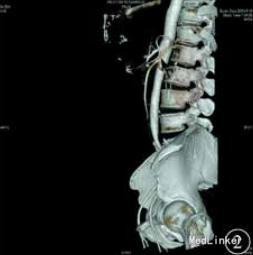
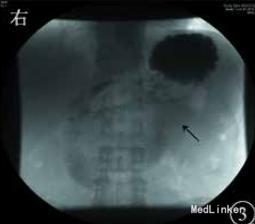
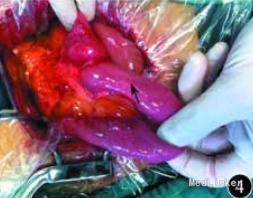
十二指肠水平部及升部肿瘤易与为肠系膜上动脉综合征(SMAS)混淆,但两类疾病性质和预后完全不同,一旦误诊,后果十分严重。年龄是重要鉴别点。SMAS 多见于体型瘦长的年轻人 ,发病年龄早 ,而十二指肠癌患者以中老年为主 。可见 ,对于中老年起病的消化道梗阻症状及消化道隐血阳性者 ,需密切观察 ,及时检查 ,不可轻易下功能性诊断 。DOI :10 .3760 /cma .j .issn .0254‐1432 .2015 .08 .014