 打开应用
打开应用小儿先天性胆道闭锁术后行肝移植术一例
患者为4岁儿童,生后2月即出现皮肤巩膜黄染,进行性加重伴排陶土色大便。就诊于上海复旦大学儿科中心,诊断为胆道闭锁 I 型,并于2009-8行kasai术。术后予护肝利胆治疗,黄疸逐渐消退,但腹部逐渐膨隆。2012-4于中山二院复查B超示胆汁淤积性肝硬化,脾功能亢进,未予特殊处理。后患儿出现排黑色大便,并多次无明显诱因下呕吐暗红色血块,伴面色苍白精神疲倦。于2013-2-14至2013-7-26期间多次在广州市妇儿中心就诊,予以输血、止血、补液、护肝等治疗后病情平稳。
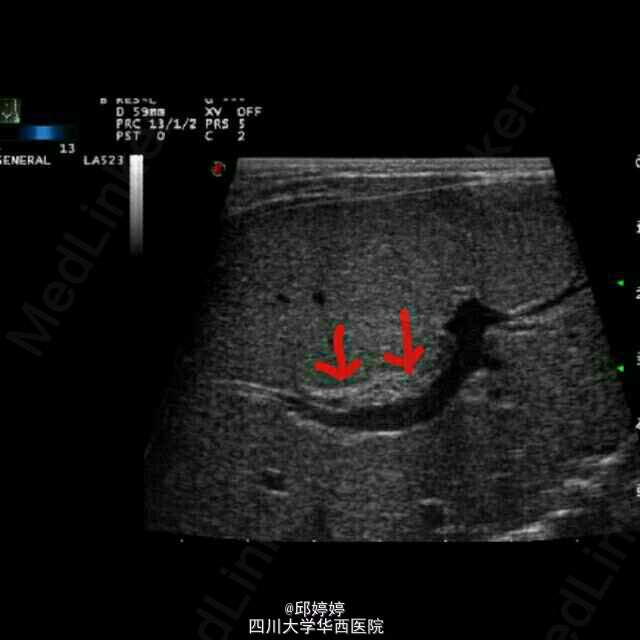
精神可,皮肤巩膜轻度黄染,蛙状腹,可见腹壁静脉显露,上腹部可见陈旧性手术瘢痕,愈合良好。触诊腹肌软,肝脏肋缘下可及,脾脏明显增大,下级靠近中线,质地硬。
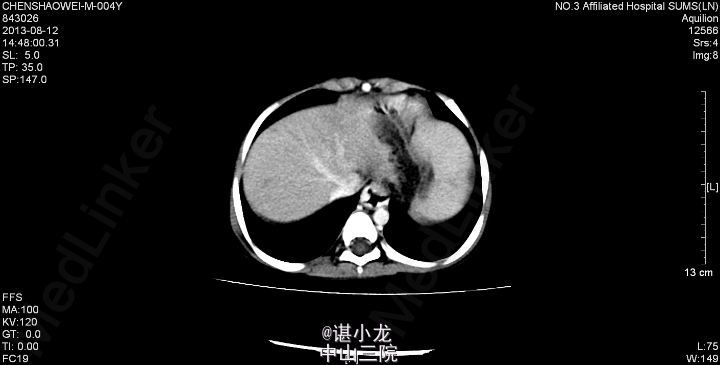
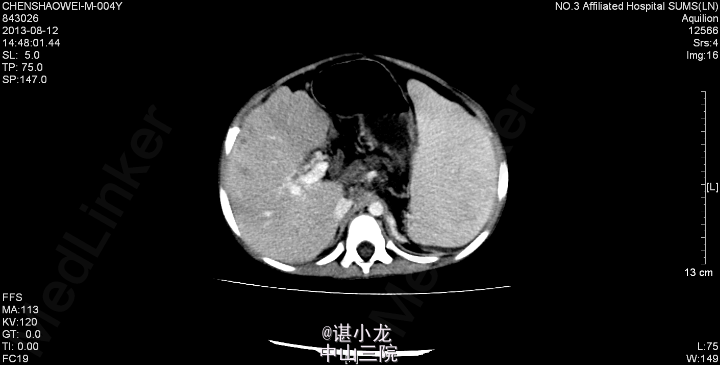
2013-8-13我院腹部CT:1、肝大、脾大,门脉高压症,门脉主干局部狭窄,伴门脉海绵样变,食道下段胃底静脉、脾静脉迂曲,附脐静脉开放,少量腹水。2、肝实质低强化灶,未除外缺血改变;肝S4、S8段部分肝内胆管少量积气,胆总管及胆囊未见显示,建议必要时MRCP复查,肝门区、脾门、腹膜后多发肿大淋巴结。
血常规、肝功生化、凝血功能未见明显异常。
诊断:先天性胆道闭锁术后(kasai术),胆汁淤积性肝硬化,门静脉高压症:食管胃底静脉曲张并出血、脾大、脾功能亢进。
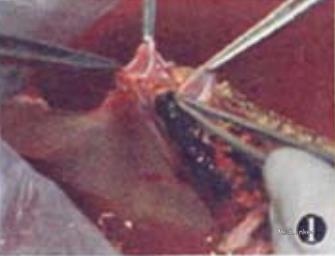
治疗:同种异体原位肝移植术。探查见腹腔内组织轻度粘连,少量腹水,清亮,腹腔内血管轻度曲张,食管胃底血管中度曲张;肝脏体积稍增大,质地硬,无明显肝硬化表现,未发现肝脏肿物。肝门部可见上次手术的胆肠吻合口及结肠后Roux-en-Y空肠吻合襻。脾脏重度增大,脾脏下极已达盆腔,无脾静脉血栓。无门静脉栓塞,无肠系膜上静脉栓塞,无肝静脉栓塞,无下腔静脉栓塞。未触及肝门淋巴结肿大。探查肝外、腹腔、盆腔未见肿物,未见其他明显异常。予完整切除病肝,改良背驮式移植供肝,胆肠吻合并放置胆道支架管。
患儿入院后诊断明确,先天性胆道闭锁术后(kasai术),为终末期肝病状态,术前血常规、肝功能、凝血功能等未见明显异常,心肺可,可行肝移植术。术式当时考虑亲属捐献部分肝脏的活体肝移植及劈离式肝移植。其中以亲属捐献较为合适,可切下供体II、III段移植给患儿,供肝大小标准参照GRWR计算公式,一般要求1%
学习了
学习
学习
学习了,获益匪浅!感谢分享
学习
谢谢分享